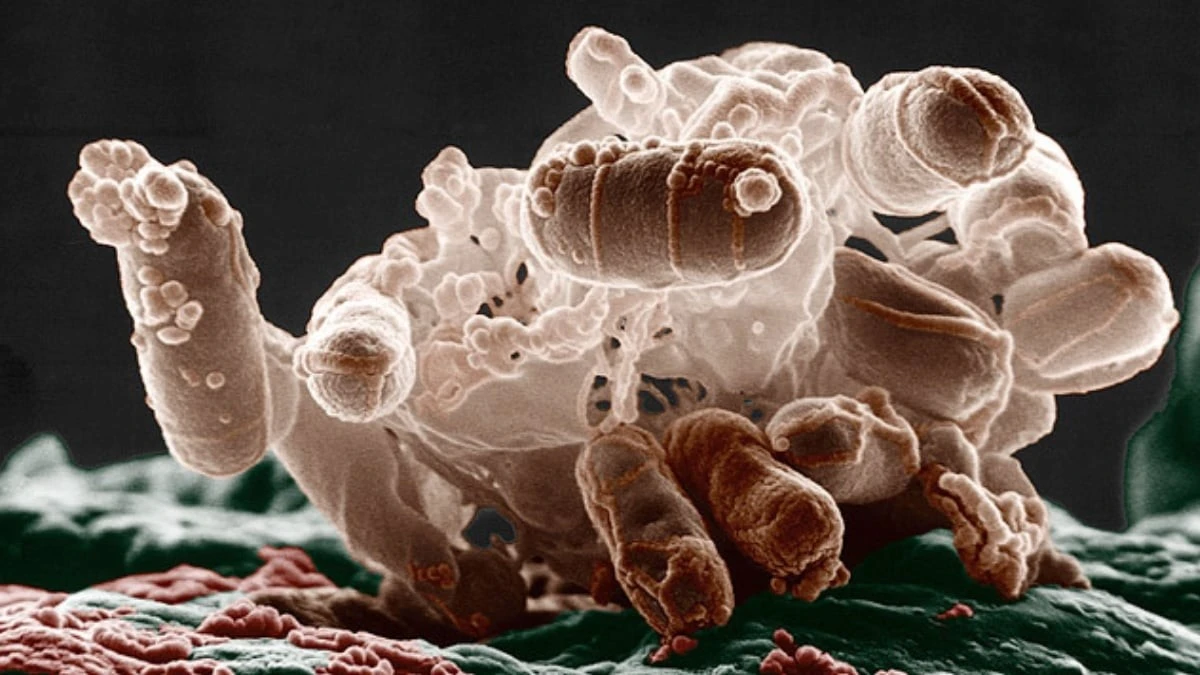
Wszyscy nauczyliśmy się ufać antybiotykom jako naszej pierwszej linii obrony, gdy organizm przegrywa walkę z infekcją. Jednak najnowsze badania sugerują, że nasze podejście do leczenia może mieć ukrytą, niebezpieczną wadę. Okazuje się, że sposób, w jaki niszczymy bakterie, może paradoksalnie wywoływać w naszym ciele reakcję, z którą próbujemy walczyć.
W swojej pracy naukowej zajmuję się tym, jak bakterie komunikują się z naszym układem odpornościowym. Odkryłam coś, co zmienia spojrzenie na popularne terapie: niektóre antybiotyki sprawiają, że bakterie stają się „agresywniejsze” w swojej reakcji obronnej, co może nasilać stany zapalne w organizmie.
Ukryte „bąbelki”, które wywołują chaos
Bakterie nie są tylko biernym celem – to żywe organizmy, które potrafią adaptować się do stresu. Kiedy podajemy lek, bakterie nie poddają się bez walki. Zaczynają uwalniać mikroskopijne pęcherzyki, zwane BEV (bakteryjne pęcherzyki zewnątrzkomórkowe).
Te maleńkie „bąbelki” działają jak przekaźniki informacji:
- Przenoszą toksyny i białka prosto do naszego krwiobiegu.
- Stymulują układ odpornościowy do gwałtownej reakcji.
- Mogą prowadzić do niekontrolowanego stanu zapalnego, czyli sepsy.
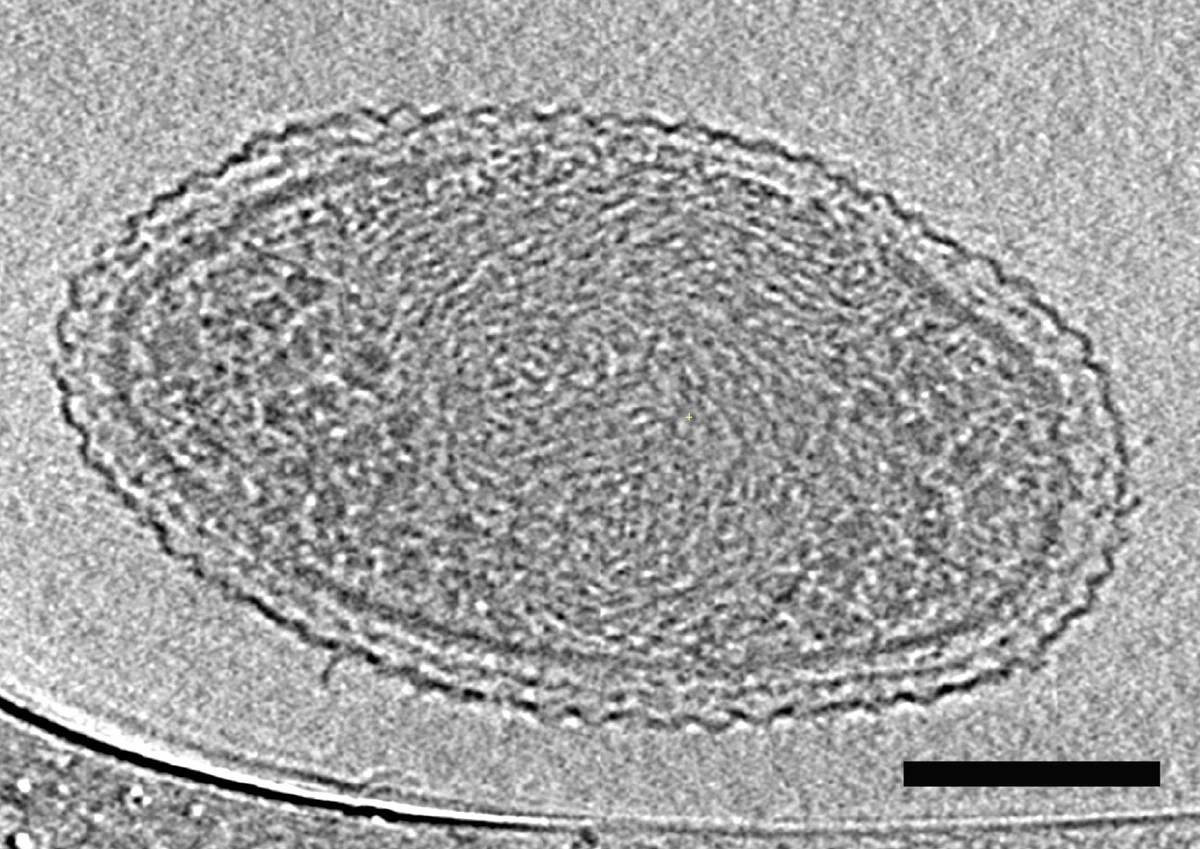
Problem z wyborem leku
W moich badaniach przetestowałam, jak różne grupy antybiotyków wpływają na produkcję tych pęcherzyków. Wyniki były zaskakujące. Popularne leki z grupy beta-laktamów, które atakują ścianę komórkową bakterii, powodują, że patogeny uwalniają znacznie więcej szkodliwych pęcherzyków niż w przypadku innych metod leczenia.
To stawia przed nami ważne pytanie. Czy wybierając klasyczny antybiotyk, przypadkowo podbijamy poziom zapalenia w organizmie pacjenta? W przypadku ciężkich zakażeń taka „dodatkowa stymulacja” odporności może przeważyć szalę na niekorzyść chorego, uszkadzając zdrowe tkanki.
Co to oznacza dla Ciebie w praktyce?
To nie oznacza, że należy porzucić antybiotyki – są one nadal naszym najskuteczniejszym narzędziem ratującym życie. Ważne jest jednak, aby zrozumieć, że leczenie infekcji to coś więcej niż tylko „zabicie intruza”.
Oto co warto zapamiętać:
- Nigdy nie dobieraj antybiotyku na własną rękę. Lekarz ocenia nie tylko rodzaj bakterii, ale całościowy stan zapalny organizmu.
- Obserwuj reakcję organizmu. Jeśli mimo stosowania leku odczuwasz nagłe pogorszenie odporności lub silniejsze reakcje zapalne, koniecznie zgłoś to lekarzowi.
- Wspieraj organizm w regeneracji, ponieważ walka z infekcją to dla Twojego systemu immunologicznego ogromny wysiłek, niezależnie od tego, jakiej użyjesz „broni”.
Czy medycyna zmieni podejście?
Nauka coraz bardziej przesuwa punkt ciężkości z prostego „zabijania” bakterii na zrozumienie ich sygnałów. Być może w przyszłości lekarze będą wybierać antybiotyki nie tylko pod kątem skuteczności eliminacji patogenu, ale także pod kątem tego, jak bardzo "stresują" one bakterie.
Czy kiedykolwiek odniosłeś wrażenie, że po rozpoczęciu antybiotykoterapii poczułeś się przez chwilę znacznie gorzej niż przed jej rozpoczęciem? Zastanawiam się, ile osób doświadczyło tej subtelnej, ale uciążliwej reakcji – daj znać w komentarzach.