W ostatnich miesiącach lekarze w wielu szpitalach zderzają się z nietypowym żądaniem: pacjenci odmawiają przyjęcia krwi, jeśli pochodzi ona od osoby zaszczepionej przeciwko COVID-19. Choć brzmi to jak scenariusz z teorii spiskowych, dla personelu medycznego stało się to realnym wyzwaniem logistycznym i etycznym.
Zamiast polegać na sprawdzonych zasobach banków krwi, chorzy szukają „wyselekcjonowanych” dawców wśród bliskich. Problem w tym, że takie poszukiwania kosztują czas, którego wielu pacjentów po prostu nie ma.
Krew na specjalne zamówienie: ukryte ryzyko
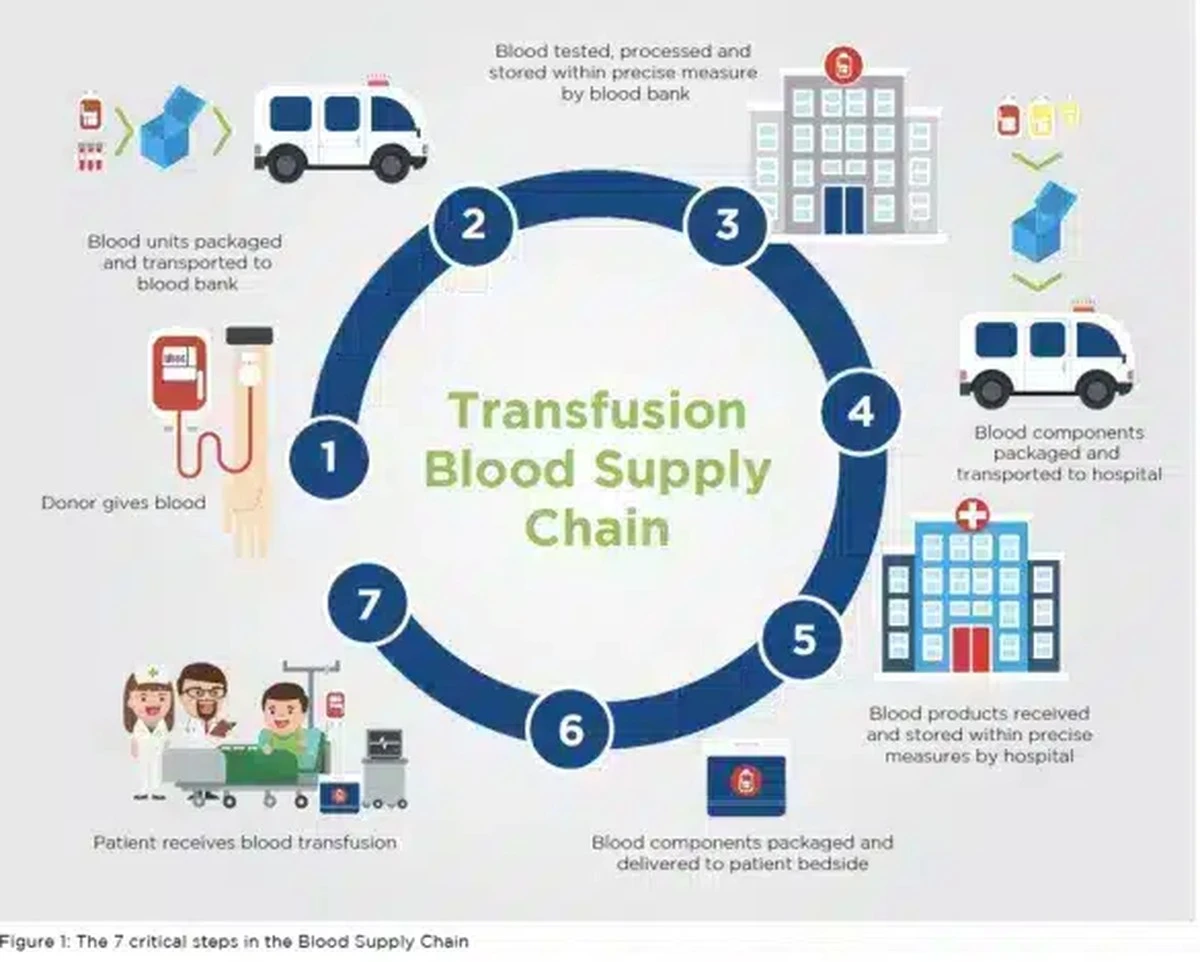
Kiedy pacjent domaga się krwi od „wybranego” dawcy, proces medyczny przestaje być rutyną. Lekarze muszą skoordynować grupę krwi, proces pobrania, badania i transportu. W praktyce oznacza to opóźnienia w leczeniu, które mogą być tragiczne w skutkach.
W jednym z udokumentowanych przypadków u pacjenta doszło do stanu zagrożenia życia z powodu drastycznego spadku poziomu hemoglobiny. Zamiast szybkiej transfuzji, chory czekał na krew od wybranego przez siebie dawcy, co doprowadziło do niedokrwistości i ryzyka niewydolności organów.
Warto pamiętać o kilku faktach, które często umykają w dyskusjach:
- System kontroli: Krew w publicznych bankach przechodzi restrykcyjne badania pod kątem chorób zakaźnych i nie zawiera żadnych „śladów” szczepionek wpływających na biorcę.
- Ryzko infekcji: Paradoksalnie, krew od jednorazowych, przypadkowych dawców może być mniej bezpieczna niż krew od regularnych krwiodawców, którzy są pod stałym nadzorem lekarzy.
- Brak dowodów: Nie istnieje żadne badanie naukowe, które potwierdzałoby, że krew osób zaszczepionych zmienia parametry zdrowotne biorcy.
Dlaczego wracamy do praktyk z lat 80.?
Dążenie do tzw. directed donation, czyli donacji ukierunkowanej, przypomina atmosferę lat 80., kiedy pacjenci w obliczu epidemii HIV bali się korzystać z ogólnodostępnych zasobów banków krwi. Dziś napędza to nie wirus, a dezinformacja.
W sieci krążą mity o zmianach w DNA, mikroczipach czy wpływie na płodność, które nie mają żadnego pokrycia w rzeczywistości medycznej. Mimo jasnych stanowisk organizacji zdrowia, niepewność pozostaje silniejsza niż fakty. W niektórych stanach USA politycy próbują nawet wprowadzać przepisy wymuszające na szpitalach segregację krwi według statusu szczepień, co budzi ogromny niepokój wśród specjalistów.
Praktyczna lekcja dla nas wszystkich
Jeśli kiedykolwiek znajdziesz się w sytuacji, w której Ty lub Twój bliski będziecie potrzebować transfuzji w polskim szpitalu, nie daj się zwieść obawom szerzonym w portalach społecznościowych. Najbezpieczniejsza krew to ta, która jest dostępna "od ręki" w profesjonalnym punkcie krwiodawstwa.
Każda zwłoka, wynikająca z poszukiwania „idealnego” dawcy, to ryzyko dla organizmu, który potrzebuje tlenu i składników odżywczych natychmiast. Pamiętaj, że system krwiodawstwa w Polsce jest jednym z najlepiej monitorowanych elementów służby zdrowia.
A Ty, czy słyszałeś już o podobnych przypadkach w Twoim otoczeniu, czy uważasz, że to problem kreowany głównie przez strach przed nieznanym?